Епілепсія та судоми – це стани, які завжди викликали багато запитань і нерідко породжували міфи та упередження. Вони можуть проявлятися по-різному: від коротких епізодів «вимикання» свідомості до виражених генералізованих нападів. Це захворювання стосується не лише медицини, а й соціальної сфери, адже воно впливає на життя людини, її близьких та суспільство загалом. Щоб краще зрозуміти проблему, важливо знати, що таке епілепсія і судоми, які вони мають особливості, як проявляються епілептичні напади, методи їх діагностики та лікування.
Що таке епілепсія
Епілепсія – це хронічне захворювання головного мозку, що характеризується повторними нападами судомного або безсудомного характеру. Ці напади виникають внаслідок раптової та надмірної електричної активності нервових клітин мозку. Епілепсія не завжди проявляється судомами, наприклад, у деяких пацієнтів спостерігаються лише короткочасні «вимикання свідомості» чи незвичні відчуття, які називаються аурами.
Важливо розуміти: одиничний напад судом не означає, що у людини є епілепсія. Діагноз ставиться лише тоді, коли напади повторюються та мають певні закономірності.
Що таке судоми
Судоми – це мимовільні, різкі та раптові скорочення м’язів, які можуть охоплювати окрему ділянку тіла (наприклад, руку чи ногу) або весь організм. Судоми бувають різного типу:
- Тонічні – коли м’язи тривалий час напружені.
- Клонічні – коли виникають ритмічні посмикування.
- Тоніко-клонічні – найбільш відомі, коли людина падає, тіло напружується, а потім з’являються сильні посмикування.
Судоми можуть бути проявом не лише епілепсії, а й інших станів: високої температури у дітей (фебрильні судоми), метаболічних порушень, травм мозку чи інфекцій. Проте саме при епілепсії вони мають повторюваний і хронічний характер.
Особливості перебігу
Епілепсія може розпочатися в будь-якому віці, але найбільш часто дебютує у дітей та підлітків, а також у людей похилого віку. Характер нападів дуже різноманітний – від легких коротких епізодів до важких генералізованих судом із втратою свідомості. Хвороба має хронічний перебіг, але при правильному контролі багато пацієнтів можуть жити повноцінно, працювати та навіть створювати сім’ї. Соціальний аспект дуже важливий: епілепсія досі супроводжується стигматизацією, що ускладнює життя пацієнтів.
Хто хворіє частіше
- Діти та підлітки – найбільш вразлива група, оскільки саме в дитячому віці найчастіше проявляються генетичні форми епілепсії.
- Літні люди – у них епілепсія нерідко пов’язана з наслідками інсультів, нейродегенеративними процесами чи пухлинами.
- Стать особливої ролі не відіграє, але у деяких формах епілепсії виявляють певні гендерні відмінності у перебігу.
- Соціальні фактори – частіше епілепсія виявляється у людей із низьким доступом до медичної допомоги, де вище ризик травм, інфекцій і перинатальних уражень мозку.
Статистика
За даними ВООЗ, епілепсією страждають понад 50 мільйонів людей у світі, що робить її однією з найпоширеніших неврологічних патологій. Поширеність у середньому складає 5-8 випадків на 1000 населення. Щороку у світі реєструють близько 2,4 мільйона нових випадків. Цікаво, що понад 80% пацієнтів з епілепсією проживають у країнах із низьким та середнім рівнем доходу. Там частіше трапляються інфекції мозку, травми та ускладнення пологів, що підвищує ризик розвитку хвороби.
За офіційними даними МОЗ та профільних неврологічних асоціацій, в Україні на обліку перебуває близько 100-120 тисяч пацієнтів з епілепсією, але реальна кількість може бути вищою через недіагностовані випадки. Поширеність оцінюється у межах 1% від населення. Найбільш часто епілепсія діагностується у дітей до 14 років, що становить приблизно третину всіх випадків. Також спостерігається тенденція до зростання числа хворих серед людей старшого віку через загальне постаріння населення.
Судоми та епілепсія: причини
Епілепсія та судоми завжди мають багатофакторне походження, і для розуміння їхніх причин зручно застосовувати біопсихосоціальну модель. Вона дозволяє поглянути на хворобу не лише як на суто медичну проблему, а й як на результат взаємодії біологічних, психологічних та соціальних чинників.
Біологічні причини
- Генетичні фактори – спадкові мутації в генах, що регулюють роботу іонних каналів та передачу нервових імпульсів. У деяких сім’ях епілепсія передається з покоління в покоління.
- Перинатальні ураження мозку (асфіксія новонародженого, родові травми, внутрішньоутробні інфекції, гіпоксія плода).
- Черепно-мозкові травми – особливо відкриті або з крововиливами, які можуть формувати епілептогенні вогнища.
- Інсульти – ішемічні чи геморагічні, після яких утворюються ділянки пошкодженої тканини мозку.
- Інфекції нервової системи (менінгіт, енцефаліт, нейроцистицеркоз та інші).
- Пухлини мозку – доброякісні та злоякісні новоутворення, які порушують нормальну електричну активність нейронів.
- Метаболічні порушення (тяжка гіпоглікемія, дефіцит натрію чи кальцію, хвороби печінки та нирок).
- Нейродегенеративні процеси (хвороба Альцгеймера, паркінсонізм, мультисистемна атрофія).
- Ідіопатичні випадки – коли причину не вдається знайти, але є підозра на генетичну схильність або мікроструктурні зміни мозку.
Психологічні чинники
Хоча вони не є прямою причиною епілепсії, але впливають на перебіг і частоту нападів. Хронічний стрес, депресія, тривожні розлади можуть знижувати поріг судомної готовності. У деяких пацієнтів напади частішають після психоемоційних потрясінь або в умовах тривалого перевантаження. Важливим є і ставлення самої людини до хвороби: відчуття страху, сорому чи невпевненості підсилює емоційний тиск і може провокувати нові епізоди.
Соціальні фактори
Середовище, в якому живе людина, також відіграє роль. Низький доступ до якісної медичної допомоги, відсутність своєчасної діагностики, неналежні умови праці чи навчання – усе це підвищує ризик неконтрольованого перебігу епілепсії. Важливе значення має і стигматизація: у суспільстві досі існують упередження, які ускладнюють життя пацієнтів, змушуючи їх уникати спілкування або приховувати діагноз епілепсія. Це, у свою чергу, погіршує психологічний стан і може непрямо впливати на частоту нападів.
У медичному центрі «Maimonides» в Івано-Франківську ми надаємо допомогу пацієнтам, які стикаються з таким складним захворюванням, як епілепсія. Лікування цього стану потребує не лише медикаментозної терапії, а й комплексного підходу з урахуванням індивідуальних потреб кожної людини. Наші лікарі-неврологи добре знають, наскільки виснажливими можуть бути напади, і наскільки важливо своєчасно розпізнати признаки епілепсії, щоб вчасно звернутися по допомогу.
Ми застосовуємо сучасні методи корекції, які включають індивідуально підібрані програми підтримки, вправи для покращення когнітивних функцій, методики стимуляції мозку та інноваційні немедикаментозні підходи. Такий комплекс дозволяє зменшити частоту та інтенсивність нападів, покращити концентрацію, пам’ять і загальне самопочуття пацієнтів. Консультації проводяться як очно, так і онлайн, що особливо зручно для тих, хто потребує постійної підтримки або має труднощі з відвідуванням клініки.
Не відкладайте турботу про своє здоров’я – запишіться на прийом до невролога вже сьогодні та отримайте професійну допомогу на шляху до контролю епілепсії та відновлення якості життя!
Епілепсія: види
У сучасній неврології для опису епілепсії застосовується нова класифікація Міжнародної протиепілептичної ліги (ILAE, 2017-2022). Вона ґрунтується на походженні нападів, їхніх клінічних особливостях та етіології. Ця система набагато точніше описує стан пацієнта, ніж старі поділи на «малий» чи «великий» напад, і допомагає підібрати індивідуальне лікування.
1. Фокальна епілепсія
Напади починаються в конкретній ділянці мозку (епілептогенному вогнищі).
- Фокальні напади зі збереженою свідомістю – людина усвідомлює, що з нею відбувається, але виникають локальні посмикування, дивні відчуття (поколювання, запахи, зорові ілюзії).
- Фокальні напади з порушенням свідомості – пацієнт «випадає» з реальності: може автоматично виконувати рухи (мимовільно ходити, щось перебирати руками), але не пам’ятає цього.
- Фокальні напади з поширенням – коли вогнищева активність поширюється на весь мозок, і тоді напад переходить у генералізований (з судомами всього тіла).
Симптоми епілепсії фокального типу залежать від зони мозку: при ураженні скроневої долі можливі емоційні та сенсорні феномени, при лобовій – раптові рухові напади.
2. Генералізована епілепсія
Напади охоплюють мозок відразу з початку.
- Абсанси – короткі «завмирання» на кілька секунд, характерні для дітей (дитина ніби відключається від реальності).
- Тоніко-клонічні напади – класичні «великі» судоми з втратою свідомості, падінням, напруженням і посмикуванням м’язів.
- Міоклонічні напади – різкі короткі посмикування м’язів (часто вранці після пробудження).
- Атонічні напади – раптове розслаблення м’язів, через що пацієнт може падати.
- Тонічні напади – тривале напруження всіх м’язів.
Ці напади частіше мають генетичне походження, виявляються в дитячому чи підлітковому віці.
3. Комбінована (змішана) епілепсія
У деяких пацієнтів напади мають і фокальні, і генералізовані прояви. Це особливий тип перебігу, який потребує ретельної діагностики, адже лікування має враховувати обидва механізми.
4. Епілепсія невизначеного типу
Випадки, коли за клінікою та обстеженням важко встановити, чи є напади фокальними, чи генералізованими. Часто це стосується дітей, у яких картина нападів ще не повністю сформована.
Додаткова характеристика: за етіологією (причинами)
Сучасна класифікація також завжди вказує, чому виникає епілепсія:
- Генетична – спадкові синдроми, при яких є схильність до нападів.
- Структурна – через травми, інсульти, пухлини, вади розвитку мозку.
- Метаболічна – при спадкових порушеннях обміну речовин.
- Імунна – коли напади виникають внаслідок аутоімунного запалення мозку.
- Інфекційна – після перенесених вірусних чи паразитарних уражень нервової системи.
- Ідіопатична/невідома – коли причина поки що не встановлена.
Характерні симптоми
Ці порушення мають дуже різноманітні прояви, і неврологи завжди наголошують: симптоми не обмежуються лише «великими» нападами з падінням і конвульсіями. Епілепсія, ознаки якої проявляються від майже непомітних епізодів до важких генералізованих станів, у кожного пацієнта може бути унікальною.
Симптоми фокальних нападів
Фокальні напади починаються з однієї ділянки мозку, тому прояви залежать від зони ураження.
Фокальні напади з збереженою свідомістю:
- посмикування м’язів руки, ноги чи обличчя;
- відчуття «мурашок», поколювання, оніміння;
- раптові дивні запахи чи смаки, яких насправді немає;
- спалахи світла, зорові ілюзії;
- різка зміна настрою – страх, радість, гнів без причини.
Пацієнт під час нападу все усвідомлює і пам’ятає, що з ним сталося.
Фокальні напади з порушенням свідомості:
- людина «випадає» з реальності на кілька десятків секунд чи хвилин;
- погляд стає відсутнім, ніби засклянілим;
- автоматизми: мимовільне облизування губ, перебирання руками, повторювані рухи;
- після нападу – дезорієнтація, втома, відсутність спогадів.
Фокальні напади з вторинною генералізацією починаються локально, а потім переходять у судоми всього тіла (тоніко-клонічні).

Симптоми генералізованих нападів
При цих нападах уражається одразу весь мозок.
Абсанси:
- коротке «завмирання» (3-15 секунд);
- пацієнт дивиться в одну точку, не реагує на оточення;
- іноді – легкі рухи повік чи посмикування пальців;
- після нападу людина не пам’ятає, що трапилось.
Тоніко-клонічні:
- раптовий крик чи стогін, втрата свідомості;
- тіло різко напружується (тонічна фаза, до 30 секунд);
- далі з’являються ритмічні посмикування всього тіла (клонічна фаза, до 1-2 хвилин);
- можлива піна з рота, прикус язика, нетримання сечі;
- після нападу – сонливість, дезорієнтація, сильна втома.
Міоклонічні:
- короткі, раптові «удари» м’язів;
- може сіпатися одна рука, обидві руки, іноді все тіло;
- часто трапляються вранці, після недосипання.
Тонічні:
- раптове сильне напруження всіх м’язів;
- тіло витягується, руки і ноги стають жорсткими;
- можливе падіння з травмами.
Атонічні
- миттєве розслаблення м’язів;
- людина падає, «наче відключається»;
- високий ризик травм голови.
Загальні симптоми після нападів
- дезорієнтація, відсутність чіткого усвідомлення подій;
- сильна втома та сонливість;
- головний біль;
- у деяких випадках – тимчасова слабкість однієї половини тіла (параліч Тодда).
Додаткові симптоми поза нападами
У частини пацієнтів спостерігаються проблеми з пам’яттю та концентрацією, зміни настрою (тривожність, депресія, дратівливість), труднощі з навчанням у дітей, соціальна ізоляція через страх нападів.
Що таке аура?
Аура – це початковий етап епілептичного нападу, який сигналізує про надмірну активність нейронів у певній ділянці мозку. Її можна розглядати як «провісник», адже після неї часто розвивається більш виражений напад (наприклад, генералізований судомний). Проте в деяких пацієнтів аура може бути єдиним проявом епілепсії. Аура має величезне значення для діагностики, оскільки характер симптомів вказує на локалізацію епілептогенного вогнища.
- Сенсорна аура:
- зорові феномени: спалахи світла, «іскри», кольорові фігури, спотворення зображень;
- слухові: дзвін, гул, відчуття «звуків зсередини голови»;
- нюхові: різкі, неприємні запахи (дим, палене, гниль), яких насправді немає;
- смакові: металевий або гіркий присмак у роті;
- соматосенсорні: оніміння, поколювання, «мурашки», відчуття тепла чи холоду в окремій частині тіла.
- Вегетативна аура:
- раптовий прилив жару чи холоду;
- серцебиття, відчуття перебоїв у серці;
- посилене потовиділення;
- нудота, спазми в животі («епігастрачний підйом» – характерне відчуття, ніби хвиля піднімається від шлунку до грудей).
- Психічна (емоційна) аура:
- відчуття страху, паніки чи тривоги без причини;
- дежавю – відчуття, що ситуація вже відбувалась;
- жамевю – звична ситуація здається абсолютно новою;
- відчуття відстороненості від себе чи світу (деперсоналізація, дереалізація).
- Рухова (моторна) аура:
- неконтрольовані посмикування в певній групі м’язів;
- відчуття напруження чи «смикання» руки, ноги, обличчя.
- Мовна аура:
- раптова втрата здатності говорити або розуміти мову;
- плутанина слів, «застрягання» на одному звуці.
Аура зазвичай триває від кількох секунд до 1-2 хвилин. Після неї може наступати більш виражений напад, але іноді аура існує як самостійний епізод. Пацієнти, які відчувають ауру, мають перевагу: вони можуть встигнути сісти чи лягти, попередити близьких і уникнути травм.
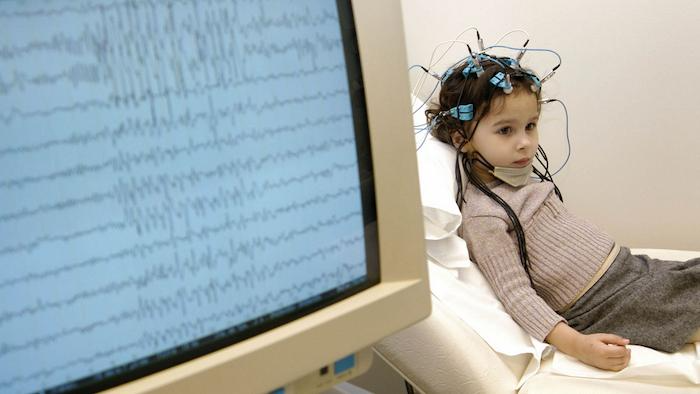
Діагностика епілепсії та судом в Маймонідес
Це завжди комплексний процес, який поєднує ретельну бесіду з пацієнтом, аналіз анамнезу, огляд, інструментальні та лабораторні методи. Важливо підкреслити, що жодне окреме обстеження не може «саме по собі» поставити діагноз епілепсії. Завжди враховується поєднання клінічних проявів і результатів додаткових досліджень.
Клінічне опитування та збір анамнезу:
- Докладний опис нападів: коли виникають, як починаються, що відчуває пацієнт до, під час і після епізоду.
- Свідчення очевидців: оскільки сам хворий не завжди пам’ятає напад, велике значення має інформація від родичів, друзів чи колег.
- Провокуючі фактори: недосипання, стрес, алкоголь, спалахи світла, інфекції.
- Сімейний анамнез: наявність випадків епілепсії чи судом у родині.
- Перенесені хвороби: травми, інсульти, менінгіти, енцефаліти, пухлини мозку.
Під час неврологічного огляду лікар оцінює:
- стан свідомості та когнітивні функції;
- координацію, рухи, м’язову силу;
- наявність вогнищевих симптомів (асиметрія рефлексів, парези, сенсорні порушення);
- поведінкові та психоемоційні особливості, які можуть бути наслідком частих нападів.
Електроенцефалографія (ЕЕГ) – це основний інструментальний метод у діагностиці, який дозволяє реєструвати електричну активність мозку та виявляє епілептиформні розряди – специфічні «піки» і «хвилі». Використовуються провокаційні методики (гіпервентиляція, фотостимуляція), щоб підвищити ймовірність реєстрації патологічних змін. Також можливий відео-ЕЕГ моніторинг: поєднання запису відео з ЕЕГ протягом кількох годин чи діб, що дозволяє «спіймати» сам напад.
Нейровізуалізація:
- МРТ головного мозку – золотий стандарт. Виявляє структурні причини епілепсії: пухлини, вади розвитку кори, рубці після травм чи інсультів.
- Функціональні методи: ПЕТ (позитронно-емісійна томографія), SPECT (однофотонна емісійна томографія) допомагають уточнити активність певних ділянок мозку, особливо при підготовці до хірургічного лікування.
Лабораторні дослідження виконуються для виключення інших причин судом:
- аналізи крові на рівень електролітів (натрій, кальцій, магній, калій);
- рівень глюкози;
- функція печінки та нирок;
- при підозрі — токсикологічний скринінг, аналіз на інфекції.
Не всі судоми – це епілепсія. Лікар повинен відрізнити її від синкопальних станів (непритомність), психогенних неепілептичних нападів, нападів при мігрені, транзиторних ішемічних атаках, метаболічних порушень (гіпоглікемія, гіпонатріємія), фебрильних судом у дітей.
Додаткові методи:
- Нейропсихологічне тестування – оцінка пам’яті, уваги, когнітивних здібностей, особливо при підозрі на ураження скроневих долей.
- Генетичні дослідження – актуальні при підозрі на спадкові синдроми.
Спершу лікар формує клінічну картину на основі бесіди та огляду, потім підтверджує її інструментально та лабораторно. Головне завдання невролога – відрізнити епілептичні судоми від інших схожих станів, визначити тип нападів і можливу причину, адже від цього залежить прогноз і стратегія лікування епілепсії.

Сучасні методи лікування
Медикаментозне лікування (протисудомна терапія) – це основний і найбільш поширений метод. Близько 70% пацієнтів досягають повного контролю нападів лише за допомогою ліків. Підбір сучасних протиепілептичних препаратів залежить від типу нападів та індивідуальних особливостей пацієнта.
Принципи терапії:
- починають із монотерапії (один препарат у мінімально ефективній дозі);
- у разі неефективності підбирають інший препарат або комбінують;
- дуже важлива регулярність прийому, адже навіть одна пропущена доза може спровокувати напад.
Побічні ефекти: сонливість, зміни настрою, коливання маси тіла, шлунково-кишкові розлади. Невролог завжди балансує між ефективністю та переносимістю.
Хірургічне лікування розглядається, якщо медикаменти не дають результату (так звана фармакорезистентна епілепсія):
- Резекційна хірургія – видалення ділянки мозку, де формується епілептичний осередок (наприклад, топектомія – видалення частини лобової частки).
- Паліативні операції – переривають патологічні шляхи проведення імпульсів (калозотомія, множинні субпіальні розсічення).
- Лазерна абляція – малоінвазивна технологія, при якій патологічна ділянка руйнується лазером під контролем МРТ.
Сучасні технології дозволяють контролювати напади за допомогою електростимуляції:
- Вагусна нейростимуляція (VNS-терапія): імплантований пристрій подає імпульси на блукаючий нерв, що знижує частоту нападів.
- Стимуляція глибинних структур мозку (DBS): електроди встановлюють у певні ділянки мозку (наприклад, таламус), щоб пригнічувати патологічну активність.
- Респонс-нейростимуляція (RNS): пристрій «зчитує» електричну активність мозку та подає імпульс лише у момент початку нападу.
Дієтотерапія використовується переважно у дітей, коли медикаменти не дають результату. Рекомендується кетогенна дієта, яка має високий вміст жирів та мінімум вуглеводів. Організм переходить у стан кетозу, що знижує судомну готовність мозку. А також модифіковані варіанти: дієта Аткінса з низьким вмістом вуглеводів, дієта з низьким глікемічним індексом.
Новітні біологічні та молекулярні методи:
- Генно-орієнтована терапія (у перспективі): розробляються методики корекції генів, відповідальних за спадкові форми епілепсії.
- Таргетні молекули – експериментальні препарати, які блокують певні іонні канали чи нейромедіаторні рецептори.
Оскільки епілепсія – це не лише напади, а й вплив на життя в цілому, обов’язковою є психосоціальна допомога: психотерапія для зниження тривожності та депресивних проявів, навчання пацієнта та сім’ї правильній поведінці під час нападів, соціальна адаптація (працевлаштування, навчання, уникнення стигматизації).
Сучасне лікування епілепсії – це індивідуально підібрана стратегія, яка враховує тип нападів, причину хвороби, вік і спосіб життя пацієнта. Найчастіше достатньо правильно обраного препарату, але при резистентних формах застосовуються хірургічні, апаратні та дієтичні методики. Доповненням завжди є психологічна та соціальна підтримка, адже саме вона дає людині шанс жити повноцінним життям без обмежень.
У медичному центрі «Маймонідес» в Івано-Франківську ми надаємо сучасну допомогу пацієнтам, які стикаються з таким непростим захворюванням, як епілепсія. Це стан, що може проявлятися у будь-якому віці, але особливу увагу ми приділяємо таким чутливим випадкам, як епілепсія у немовлят, адже ранній початок хвороби впливає не лише на здоров’я, а й на подальший розвиток дитини.
Наші лікарі-неврологи застосовують індивідуальний, міждисциплінарний підхід: від ретельної діагностики до постійної підтримки пацієнта та його родини. У легших випадках ми допомагаємо визначити та усунути тригери нападів, даємо рекомендації щодо способу життя та контролю факторів ризику. При складніших формах залучається команда спеціалістів, яка розробляє комплексну програму корекції та підтримки. Такий підхід дозволяє не лише зменшити прояви хвороби, а й відновити впевненість у собі, покращити якість життя та соціальну адаптацію.
Ми також проводимо онлайн-консультації, що є зручним для сімей, які проживають далеко від великих міст або потребують швидкої поради. Якщо вас цікавить питання «як лікувати епілепсію», не відкладайте звернення, адже професійна допомога на ранньому етапі значно підвищує шанси на контроль захворювання та гармонійне життя. Зв’яжіться з нашими спеціалістами саме зараз!