Меланома ока – це агресивне злоякісне новоутворення, яке розвивається з меланін-продукуючих клітин, що розташовуються в ділянці ока. Пухлина може вражати повіки, кон’юнктиву, райдужку та судинну оболонку ока. Це дуже рідкісна пухлина, особливо серед дітей. На її частку припадає близько 5-7% усіх локалізацій меланоми.

Розрізняють 3 локалізації меланоми ока:
- Меланома повік ока – рідкісний та найбільш злоякісний вид пухлини, що має несприятливі прогнози та низький відсоток виживання.
- Меланома кон’юнктиви ока – рідкісна форма даного виду новоутворення ока з високою злоякісністю. Найчастіше її діагностують пацієнтам похилого віку.
- Меланома судинної оболонки ока: пухлина хоріоідеї ока – 85% випадків меланоми ока; меланома райдужка ока – 6% від загальної кількості уражень ока; меланома війкового (циліарного) тіла ока – 9% випадків. Саме пухлину з такою локалізацією часто помилково називають меланомою сітківки ока. Це менш агресивні пухлини, проте мають також високий показник смертності.
У дитячому віці меланома трапляється вкрай рідко. За даними медичної статистики, меланому ока діагностують в однієї дитини на мільйон. Показник частоти захворюваності становить 0,3% серед злоякісних пухлин очей. Серед усіх типів меланом на ураження ока у дитини припадає 5-7%.
Якщо у вашої дитини виникла підозра на меланому ока або уже встановлений такий діагноз, не гайте дорогоцінного часу. Звертайтеся по висококваліфіковану медичну допомогу до спеціалістів, які мають практичний досвід боротьби з таким захворюванням. Саме такі спеціалісти працюють в відділенні дитячої онкології багатопрофільного медичного центру Маймонідес. Наша клініка функціонує в тісній та плідній співпраці з найкращими ізраїльськими центрами дитячої онкології. Допомогу одній дитині з меланомою ока надає лікуючий лікар, завідуючий відділенням та відповідальний спеціаліст онкоофтальмолог безпосередньо з Ізраїлю. Завдяки злагодженій роботі такої високопрофесійної команди нам вдається досягти успіхів навіть у найскладніших випадках.
Медичний центр Маймонідес працює під патронажем благодійного фонду “КЕРЕН ОР ДЛЯ НАШОЇ ДИТИНИ”, тому всі наші маленькі пацієнта мають змогу отримати фінансову допомогу на весь спектр необхідних діагностичних та лікувальних процедур.
Всі наші лікарі мають високу кваліфікацію та багатий практичний досвід ведення дітей з онкологічними захворюваннями ока. Більшість з них неодноразово проходили стажування на базі найкращих онкологічних центрів світу, де здобули унікальні знання та практичні навички. У своїй роботі лікарі керуються сучасними клінічними рекомендаціями та світовими протоколами лікування, тому в якості надання медичних послуг можна бути впевненим.
Беззаперечною перевагою лікування дітей в МЦ Маймонідес є індивідуальний підхід до кожного окремого клінічного випадку. Лікар при складанні плану обстеження та лікування не використовує один шаблон для всіх, а коригує стандарти лікування, в залежності від індивідуальних особливостей пацієнта та його пухлини. Це дозволяє створити найефективнішу персоналізовану схему лікування для кожної окремої дитини, що в подальшому лише позитивно відображається на довгостроковому прогнозі.
Важливим є також практика мультидисциплінарного підходу ко кожного випадку меланоми ока у дітей в МЦ Маймонідес. Допомогу одному пацієнту надає одразу ціла мультидисциплінарна команда – онкологи, офтальмологи, онкоофтальмологи, променеві терапевти, хіміотерапевти, реабілітологи, педіатри та інші вузькі спеціалісти у разі необхідності. Таким чином в одному закладі можна отримати всі необхідні медичні процедури, починаючи з етапу діагностики, завершуючи комплексним лікуванням та необхідним обсягом реабілітаційних заходів. Більшість необхідних маніпуляцій можна отримати в межах України. Якщо певне рідкісне діагностичне обладнання або вузький спеціаліст відсутні – пацієнт за згодою батьків скеровується в дочірні медичні центри або ізраїльські клініки-партнери, де гарантовано будуть надані всі необхідні медичні послуги.
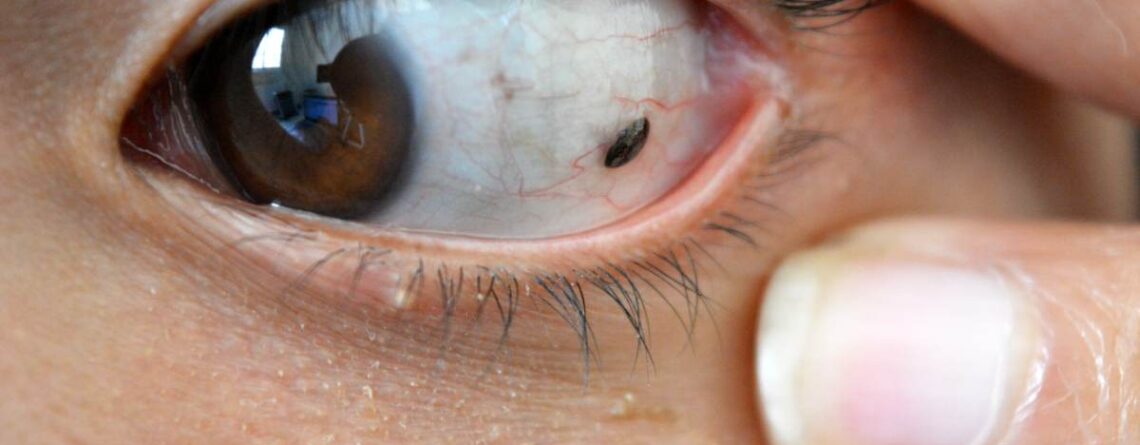
Причини та симптоми меланоми ока
Причини утворення меланоми ока остаточно невідомі. Як і при більшості онкологічних захворювань, ця пухлина розвивається через мутації, що сталися в меланоцитах. Через ці зміни вони отримують здатність до безконтрольного розмноження, росту та поширення на сусідні тканини.
Виділено кілька факторів ризику, за наявності яких ймовірність розвитку цього захворювання збільшується:
- Блакитний, сірий та зелений колір очей.
- Приналежність до білої раси. Особливо високі ризики у людей із світлим кольоротипом шкіри.
- Вік старше 50-60 років.
- Наявність диспластичних невусів (родимок з високим ступенем ризику переродження в злоякісну меланому).
- Тривалий та інтенсивний вплив ультрафіолету.
- Очний меланоцитоз – спадкове захворювання, при якому порушується пігментація райдужної оболонки.
Симптоми меланоми будуть визначатися її локалізацією та стадією захворювання. Поверхнево розташовані пухлини мають вигляд щільних новоутворень темного кольору, поверхня їх може бути бугристою і поцяткованою тріщинками. По мірі росту меланоми, приєднуються запальні процеси: почервоніння очей, сльозотеча, набряклість повік, біль. При залученні до процесу внутрішньоочних структур, спостерігається підвищення внутрішньоочного тиску, зміна форми зіниці, порушення зору, крововиливи в око та ін.
Меланоми судинної оболонки на початкових етапах протікають безсимптомно та клінічних проявів не дають. Під час офтальмоскопії (огляд очного дна) виявляються патологічні осередки сірого кольору з нечіткими краями. Їх діаметр не перевищує 1 мм. По мірі росту новоутворення, у ньому починає формуватися капілярна сітка, що може призвести до крововиливів як у саму меланому, так і в очні структури – сітківку (що створює ризик відшарування сітківки), склоподібне тіло. Далі приєднуються такі ознаки:
- Біль в ураженому оці.
- Різні види порушення зору. Це може бути звуження або випадання полів зору, поява в полі зору чужорідних предметів: іскор, пелени, мушок, плям, мерехтіння. Може просто знизитися гострота зору.
- Почервоніння очей.
- Набряк повік.
- Сльозотеча.
- Підвищення внутрішньоочного тиску.
Коли меланома проростає в очницю, очне яблуко може випинатися вперед, і/або виникає деформація повік і кісткових структур орбіти. При проростанні пухлини у головний мозок з’являється різноманітна неврологічна симптоматика.
На 4 стадії захворювання наявні також системні ознаки онкопатології: загальна слабкість, втрата ваги, лихоманка, виснаження, симптоматика з боку уражених метастазами органів.

Методи діагностики меланоми ока
Для встановлення діагнозу меланоми ока проводиться комплексне обстеження у лікаря офтальмолога або онкоофтальмолога:
- Зовнішній огляд ока.
- Офтальмоскопія – огляд очних структур та очного дна за допомогою спеціальної оптичної системи офтальмоскопа під збільшенням.
- Біомікроскопія – огляд структур ока під спеціальним мікроскопом. Дозволяє вивчити змінені тканини під збільшенням. Процедура неінвазивна, безболісна і проводиться без анестезії після певної підготовки пацієнта – розширення зіниці спеціальними краплями.
- Ангіографія – дослідження кровоносних судин. Дозволяє досліджувати особливості кровопостачання пухлини та особливості судин навколо неї. Візуалізація здійснюється за допомогою флуоресцентного барвника, який вводиться внутрішньовенно через ліктьову вену. Після того, як барвник досягне ока, роблять серію знімків з інтервалом за кілька секунд за допомогою спеціальної камери.
- Діафаноскопія – просвічування структур ока джерелом світла, що проходить в умовах розширеної зіниці. Дозволяє візуалізувати внутрішньоочні пухлини.
- УЗД ока дозволяє вивчити особливості поширення пухлини на 3-4 стадії, коли вона вже вийшла за межі первинної локалізації.
- Оптична когерентна томографія (Optical Coherence Tomography (OCT)). При OCT отримують зображення тонких шарів сітківки та інших структур ока, що дозволяє виявити найменші зміни та діагностувати пухлини на початкових стадіях.
- Фотофіксація змін на очному дні з допомогою спеціальної камери RetСam. Ці фото разом з малюнками лікаря служать відправною точкою для відслідковування динаміки змін в подальшому.
- Вимірювання внутрішньоочного тиску.
- Електроретинографія, що дозволяє оцінити електричну активність сітківки та виявити порушення її функції.
- Рентгенографія кісток черепа проводиться при підозрі на залучення в процес орбіти, синусів, тканин очниці та ін.
- КТ, МРТ, УЗД внутрішніх органів та тканин, остеосцинтиграфія, ПЕТ-КТ, ПЕТ-МРТ – ці методи дозволяють виявити віддалені метастази. Дослідження застосовується для уточнення стадії захворювання по показах.
Остаточний діагноз виставляється лише після патоморфологічного дослідження. Зазвичай, при злоякісних пухлинах проводять біопсію – вилучення шматочка тканини з подальшим вивченням. Однак, при меланомі цього робити не рекомендується через високий ризик обсіменіння злоякісними клітинами та прискорення розвитку захворювання. У такому разі морфологічне дослідження проводиться після радикальної операції видалення пухлини.

Проноз при меланомі ока
Прогноз 5-річного виживання для меланоми хоріоідеї ока (судинної оболонки) на ранніх етапах захворювання досягає приблизно 80%. Однак, усе залежить від розміру пухлини, ступеня інвазивності та локалізації. Для людей з меланомою ока, яка поширилася у віддалені ділянки тіла, 5-річне відносне виживання становить лише 10-15%.
Найвищий відсоток виживання фіксується при меланомі райдужки ока. Однак, зустрічається вона рідше, ніж інші види меланоми.
Рецидив меланоми райдужки ока з метастазуванням у віддалені органи зустрічається рідше, ніж при хоріоїдальній меланомі. Протягом 5 та 10 років після лікування метастази при пухлинах райдужної оболонки виявляються всього у 4,1% та 6,9% відповідно, порівняно з 15% та 25% для хоріоїдальних меланом.
Визначення стадії меланоми ока
Стадії меланоми хоріоідеї ока:
- Т1А – меланома ока, початкова стадія, пухлина має розмір до 7х3 мм.
- Т1Б – новоутворення досягає розміру 10х3 мм, але не виходить за капсулу ока.
- Т2 – розмір пухлини становить 15х5 мм, вона розповсюджується за межі зовнішньої капсули ока.
- Т3 – злоякісне новоутворення досягає 15х5 мм.
- Т4 – ракова пухлина будь-яких розмірів із метастази у віддалених органах та системах.
Меланома війчастого (циліарного) тіла ока:
- Т1 – меланома ока, початкова стадія, пухлина знаходиться в межах війкового тіла.
- Т2 – онкопроцес поширюється на райдужну оболонку/передню камеру ока.
- Т3 – пухлина проростає в хоріоідею.
- Т4 – діагностуються метастази інших органах.
Меланома райдужки ока:
- Т1 – пухлина локалізується у межах райдужної оболонки.
- Т2 – онкопроцес досягає 1 квадранта райдужки та кута передньої камери ока.
- Т3 – пухлина торкається двох квадрантів райдужки, кута передньої камери, хоріоідеї або циліарного тіла.
- Т4 – онкопроцес виходить за межі ока.
Визначати стадію захворювання при меланому ока дуже важливо та обов’язково, так як від цього залежить комплекс лікувальних процедур.
Шанси на успішне лікування меланоми багато в чому залежить від її розмірів. Так, при меланомі хоріоідеї ока прогноз 5-річної виживаності для людей з невеликою хоріоїдальною меланомою досягає 84%. 5-річне виживання для людей із середньою хоріоїдальною меланомою становить 68%, а 5-річне виживання для людей з великою хоріоїдальною меланомою знижується до 47%.
Сучасне лікування меланоми ока
Програма лікування меланоми ока залежить від місця виникнення пухлини, стадії онкопроцесу, супутніх захворювань та загального стану здоров’я маленького пацієнта. Основним методом лікування меланоми ока є операція. Хірургічне висічення пухлини може доповнюватися променевою терапією, хіміотерапією, а також лікуванням таргетними препаратами. Ці методи можуть бути призначені як до, так і після хірургічного втручання.
Операція при меланомі хоріоідеї ока передбачає висічення уражених пухлиною тканин і невеликої кількості навколишніх здорових тканин, або ж енуклеацію (тотальне видалення) очного яблука на запущених стадіях. При локалізації пухлини в межах судинної оболонки та її незначних розмірах можливе руйнування пухлини за допомогою лазера, низьких або високих температур: лазерна та діатермокоагуляція, кріодеструкція та ін.
Енуклеація – це видалення ока під час операції. При енуклеації тканина навколо очного яблука (наприклад, повіка) залишається на місці. Як тільки пацієнт відновлюється після операції, він буде проконсультований окуларистом. Окуларист – це фахівець з виготовлення та підбору очних протезів (штучних очей). З допомогою пацієнта та його побажань окуларист виготовить штучне око, максимально схоже на природнє. Також спеціаліст навчить пацієнта доглядати за протезом.
Екзентерація орбіти – видалення всього вмісту очниці аж до кістки, у ряді випадків потрібне і видалення повік. Такий варіант втручання використовується під час проростання меланоми за межі очного яблука. Після екзентерації орбіти потрібно проведення пластичних втручань для закриття дефекту, що утворився.
Брахітерапія – це один з видів контактної радіотерапії. При цьому варіанті лікування лікар разом з онкологом-радіологом виготовить невеликий диск (аплікатор) за розміром ока, який буде цілеспрямовано опромінювати безпосередньо пухлину. Хірург-офтальмолог встановлює аплікатор в око під час операції. Аплікатор перебуває в оці протягом декількох днів, поки пухлина не отримає потрібну кількість опромінення. Весь період часу до вилучення аплікатора пацієнт перебуває в лікарні в радіотерапевтичному відділенні. Як тільки пухлина отримає необхідну кількість радіації, аплікатор виймають під час ще однієї операції, після чого пацієнт може повертатись додому.
Лазерна фотокоагуляція – це малоінвазивна процедура з використанням спеціального типу лазера для випалювання та руйнування тканини пухлини. Більшості пацієнтів призначають лазерну фотокоагуляцію після брахітерапії. Перший сеанс зазвичай проводять під час операції із вилучення аплікатора з ока. Після цього пацієнт отримає ще 2 ідентичні процедури.
Протонна терапія – це ще один інноваційний спосіб направити пучок випромінювання прямо на пухлину. Особливо ефективно таке лікування може впливати на пухлини, що знаходяться поруч із зоровим нервом, і в цілому воно схоже на терапію за допомогою радіоактивних аплікаторів. У цьому випадку буде потрібна операція в операційній для розміщення маркерів на оці, після чого щодня протягом близько 2 тижнів будуть проводитися сеанси протонної терапії.
Для системного лікування меланоми ока застосовується інколи хіміотерапія та імунотерапія. Їх завдання – знищити злоякісні клітини та активувати протипухлинний імунітет, демаскувати новоутворення, щоб воно стало розпізнаваним для імунної системи. У відділеннях офтальмології провідних медичних центрів Ізраїлю відбувається клінічна фаза дослідження нового препарату Селуметініб, який блокує білок МЕК, відповідальний за ріст пухлинних клітин. Хворим, які беруть участь у дослідженні, призначають парентеральну хіміотерапію (Дакарбазин DTIC) у комбінації з препаратом Селуметініб.
У кожному окремому випадку рішення про комбінацію тих чи інших методик лікування приймається спільно командою спеціалістів. Завдяки такому підходу нам вдається досягти високого рівня виживання пацієнтів, навіть у найскладніших випадках. Для лікування епендимоми залучаються вузькопрофільні експерти, які тісно взаємодіють між собою. Постійна комунікація дозволяє швидко та ефективно приймати рішення щодо коригування схеми лікування, якщо в цьому виникає термінова необхідність, відстежувати результати операції та стан здоров’я маленького пацієнта.